素颜说说 幽门螺杆菌检查阳性,究竟要不要治?
进来看看哪些人必须根除幽门螺杆菌?
很多朋友问,只是偶尔体检发现了幽门螺杆菌阳性,但没有任何症状,要不要治疗呢?
其实,他们的潜台词大多是:最好不治疗。
回答这个问题,要了解个人情况:比如年龄、性别、既往史、家族史、生活饮食习惯、甚至工作环境等。不同的人,会有不同的建议。但是大多数情况下,我们都会建议根除治疗。

先从两个病例说起
一个是50多岁的男性,平时身体很好,单位健康查体,腹部彩超发现肝脏多发占位,考虑癌转移。进一步胃镜检查证实是胃癌、慢性萎缩性胃炎和幽门螺杆菌感染。但他平时没有任何症状,也没有胃癌家族史。由于发现得比较晚,虽经各方努力,但还是很快地离开了。
另一个是30多岁的女性,没有任何诱因,突发呕血、黑便和头晕。血色素从正常一下子降到七八克,接近休克状态,情况紧急。急诊胃镜发现是十二指肠球部溃疡大出血合并幽门螺杆菌感染。她平时也是没有任何感觉,一般情况很好。经过一系列治疗,逐渐转危为安。
这两个病例有一个鲜明的特点,就是平时没有任何不适感,一起病就是幽门螺杆菌感染的并发症表现,一个是癌变,一个是上消化道大出血。
两位患者其实在几年前的常规查体中均已发现有幽门螺杆菌感染,如果当时能够根除,也许就可以避免这么严重的后果和风险了,至少第一个病人不会发展的如此迅速。
没有症状=没病么?
答案是否定的!
没有感觉到不适症状,不代表就没有问题!
真正患上某些疾病,早期也并没有症状,就像消化科医生中非常流行的一句话,“早期胃癌的典型症状就是——没有症状”。
目前研究发现,每100位感染幽门螺杆菌的病人当中,会有30位左右的患者有不舒服的感觉,比如胃胀、胃痛、反酸、烧心等。
剩下的70位患者他们基本没有什么症状。

研究显示,只要感染了幽门螺杆菌,100%都会有活动性胃炎,胃黏膜都会存在炎性反应,包括慢性和活动性炎性反应。
慢性炎性反应表现为胃黏膜淋巴细胞浸润、增生、淋巴滤泡形成;活动性炎症主要表现为胃黏膜中性粒细胞浸润。
这些表现在内镜下,或者在病理切片下,可以很清楚地观察到,但是感染者并不一定感觉得到。
李兆申院士曾说过:“消化道肿瘤的早期症状,就是没有症状!”
许多慢性胃炎、萎缩性胃炎,甚至中重度的异型增生、胃癌患者,都没有任何明显症状,或者即使有一些症状,也大多没有特异性,不容易鉴别。
我国70%-80%胃癌患者发现时都是中晚期,因为在早期没有症状才被忽略,等到有症状时才来做胃镜。结果很多人活不过5年(中晚期胃癌的五年存活率<30%)。
总之一句话,感染了幽门螺杆菌,你没感觉到症状,并不表示它对你很友好,只是还没到时候。

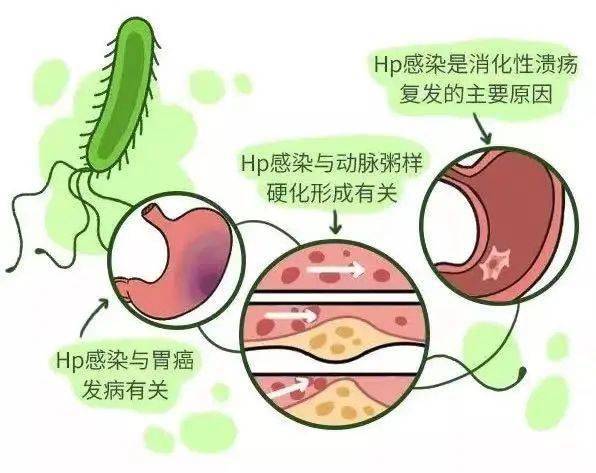
幽门螺杆菌有什么危害?
2019年4月19日我国发布的《幽门螺杆菌根除与胃癌防控专家共识》首次全面地阐述了幽门螺杆菌的危害,和根除治疗的重要性:
1.胃癌
幽门螺杆菌是胃癌的主要致病因素,根除治疗可有效降低胃癌发病率和死亡率;
2.胃炎
几乎所有幽门螺杆菌感染者都存在慢性活动性胃炎。
3.消化性溃疡
幽门螺杆菌感染者中,大约15%~20%会患上消化性溃疡,即平时所说的胃溃疡、十二指肠球部溃疡等。
4.胃恶性肿瘤
约1%的幽门螺杆菌感染者会发生胃癌、胃黏膜相关淋巴组织淋巴瘤(MALT淋巴瘤)。
5.消化不良
Hp感染者大约5%~10%会发生Hp相关的消化不良。
6.其他疾病
增生性胃息肉、胃黏膜肥大症等少见胃病,以及缺铁性贫血、特发性血小板减少性紫癜等胃外疾病。
不根除幽门螺杆菌,何谈预防胃癌?
在日本,医生们把根除幽门螺杆菌形容为“扑火”,希望以此大大降低胃癌的发病率。他们提倡从儿童和青年人就开始筛查幽门螺杆菌,并及时根除。
2013年2月21日,日本开始实施消灭胃癌计划,对12~20岁人群进行幽门螺杆菌筛查,并将慢性胃炎患者根除幽门螺杆菌治疗纳入医保范畴。实施该策略后,预期至2020年日本胃癌患者死亡率可下降约40%。
2014年在日本京都,全世界的医学专家达成共识:预防和根除幽门螺杆菌感染,应该作为预防胃癌的首要手段。
日本的胃癌5年综合存活率日本胃癌的发病率虽然很高,但因胃癌死亡的比率却很低,五年存活率达到了80%以上。
反观中国,据2017年中国癌症中心公布数据显示,2015年度新发胃癌68万例,因胃癌死亡49.8万例,5年生存率不足30%。
原因主要是得益于胃镜的普及,和全民消灭幽门螺杆菌计划的实施!

日本逆天的治愈率得益于全民根除HP
我国特殊家庭结构和饮食习惯,造成感染人群庞大。
中国是幽门螺杆菌感染的大国,有7-8亿感染者,预防和根除幽门螺杆菌都任重而道远。以下是权威统计数字:
可见中国的一句俗话“十人九胃”,并非空穴来风!
目前我国约有7亿人感染此病菌,约占总人口50-56%;
青壮年的幽门螺杆菌感染率为30%左右;
50岁以上的人群中感染率为50%~80%;
胃溃疡患者中幽门螺杆菌检出率高达几乎为80%,十二指肠溃疡几乎100%;
萎缩性胃炎患者检出率更高达90%;
儿童青少年感染率大约在30%-40%左右,尤其卫生条件差的集体生活的儿童Hp感染率更高,达64.39% ;
Hp阳性的儿童中,10岁以下被感染者占40%~60%,且每年以3%~10%的幅度急剧增加。
如此庞大的感染人群,加上我国的家庭结构、就餐模式,从源头上避免口口传播,难度很大,全面推广分餐制,难以实现。
那么就要在确认感染后,及时根除,以防后患!
40岁前根除获益最大
胃癌的发展模式叫做Correa模式:
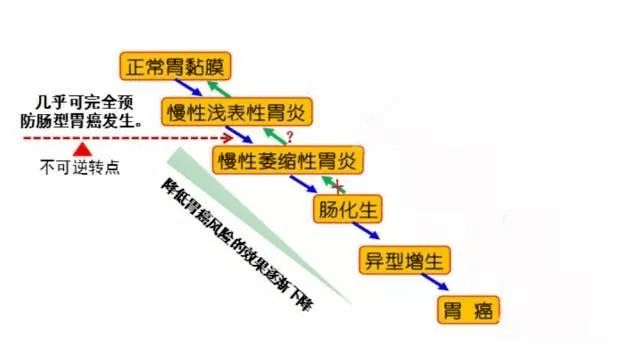
根除幽门螺杆菌可改善胃黏膜炎症反应,阻止或延缓胃黏膜萎缩、肠化生,可逆转萎缩,但难以逆转肠化生。
所以,在胃萎缩或肠化生前根除幽门螺杆菌,阻断了Correa模式"肠型胃癌演变"进程,几乎可完全消除胃癌发生风险。
已发生胃黏膜萎缩或肠化生者根除幽门螺杆菌,可延缓胃黏膜萎缩和肠化生的进展,也可不同程度降低胃癌的发生风险。
因此,根除幽门螺杆菌的最佳年龄为18~40岁。
近期一项来自中国香港的回顾性研究显示,在60岁以上人群中开展幽门螺杆菌根除也可获益,但其降低胃癌发生率的效果要在根除10年后才能显现。
哪些人必须根除?
建议成年人,只要没有抗衡因素,一经发现,都建议根除。
14岁以下儿童、孕妇、哺乳期妇女,除非有必要,不建议检测和治疗。
以下人群建议检测并根除:
1.年龄大于等于40岁;
2.胃癌高发地区人群;
3.幽门螺杆菌感染者;
4.既往患有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血等胃癌前疾病;
5.胃癌患者一级亲属;
6.存在胃癌其他高危因素(高盐、腌制饮食、吸烟、重度饮酒等)。
养成好习惯,远离幽幽菌
1.饭前便后洗手:洗手应着重清理手心、手背和指尖缝隙,不要给幽门螺杆菌机会。

2.食物要经过高温:幽门螺杆菌有个弱点,就是不耐热,水要烧开才能喝,肉要做熟才能吃,牛奶要消毒才能饮用。
3.少刺激胃:少吃刺激性食物,少食多餐,不吸烟,不喝酒饮食,营养均衡,细嚼慢咽。
4.建议分餐:家里有感染患者应选择使用公筷,直至其完全治愈。
5.禁止口对口喂食:一定要避免给孩子口对口喂食。

本文链接:http://tijianri.com/post/46.html 声明:本站内容仅限用于健康/体检/知识/科普/宣传,并非提供医学建议/诊断/治疗。











最新留言
评:早睡早起,戒烟戒酒,还有得救
2024-05-16 08:22:17评:体检甭想,结果改报团旅游,要求体检就去了
2024-05-14 22:18:30评:花边了笑死我了
2024-05-14 22:02:45评:衣服袖子太小搞不上去,抽个血太费劲,尴尬死了
2024-04-30 17:32:43评:学习了,感谢分享
2024-04-30 17:24:25评:啤酒🍺配方便面,啥啥都有
2024-04-20 10:06:57